به گزارش انتخاب به نقل از فوربس، با وجود اینکه شرکتهای پژوهشی و آزمایشگاهی در زمان شیوع بیماری در تشخیص بیماری سرمایه گذاری می کنند، وقتی سطح تهدید کاهش می یابد علاقه ای به حفظ آن ها وجود ندارد. ما این مسئله را هنگام شیوع ابولا در غرب آفریقا دیدیم که منجر به افزایش تلاش های تحقیق و توسعه در زمینه تشخیص شد.
زمانی که شیوع بیماری در جمهوری دموکراتیک کنگو پدید آمد، آزمایشات بسیار کمی در دسترس بود. این خطری است که امکان دارد با شیوع COVID- 19 مجدداً بروز کند. در حالیکه اکنون مطالعات بیشمار و تلاش متعددی برای توسعه محصول در حال انجام است، آیا کاملا ترس و علاقه رسانه ها با کاهش موج اولیه بیماریها از بین می روند؟
بدون تردید، تشخیص یکی از مؤلفه های اصلی یک استراتژی مهار شیوع موفقیت آمیز است، و این قابلیت را می دهد که استراتژی های کنترل مبتنی بر شواهد را بدون تأخیر به منظور مهار شیوع بیماری، به حداقل رساندن هزینه های پاسخگویی و نجات جان خویش، اجرا کنید. ولی به چه علت ظرفیت تشخیصی صرفا در هنگام وقوع بیماری و موارد اضطراری مورد بحث قرار می گیرد؟ جواب این است:غفلت.
جامعه جهانی بهداشت برای چندین دهه از تشخیص بموقع غفلت کرده است. به جای سرمایه گذاری در سیستم های تشخیصی و آزمایشگاهی، تأکید بی رویه بر مدیریت تجربی برای سالها مورد توجه قرار گرفت. این نکته توضیح می دهد که چرا فهرست داروهای ضروری در دهه ۱۹۷۰ تدوین شد، ولیک لیست تشخیصی ضروری سالها بعد و در سال ۲۰۱۸ تدوین شد.
وقتی که آزمایشات در کشورهای کم درآمد و ارتقاء یافت، تمرکز بر آزمایشات سریع برای چند بیماری اولویت دار ( مثل مالاریا (Malaria) و اچ آی وی (HIV) ) فراگیر بود. آزمایش سریع بعنوان تنها مورد واقع بینانه برای کشورهای بی بضاعت تصور می شد و هیچ تلاشی برای ساخت یا تقویت شبکه های آزمایشگاهی با متخصصان آموزش دیده آزمایشگاهی صورت نگرفت.
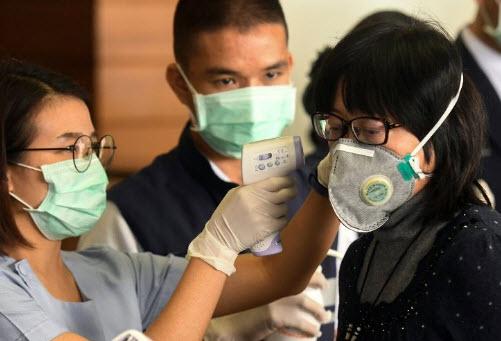
بهبود آزمایشگاه ها و تقویت سیستم های بهداشتی هنوز هم به وسیله خیلی از دولت ها و اهدا کنندگان بسیار گران و دشوار تلقی می شود. این توضیح می دهد که به چه دلیل ما برای مدیریت شرایطی که هیچ آزمایش سریع ساده وجود ندارد، تلاش می کنیم. این نیز توضیح می دهد که به چه علت سیستم های بهداشتی با زیرساخت های آزمایشگاهی ضعیف نمی توانند شیوع بیماری را به سرعت تشخیص دهند و ارائه خدمات تشخیصی جامع که طیف گسترده تری از وضعیت را شامل می شود وجود ندارد.
اهداف SDG تمامی كشورها را ناگزیر به تعهد خود برای تأمین پوشش سلامت جهانی( UHC) تا سال ۲۰۳۰ می داند. ولی كشورها به شرط عدم وجود تعداد زیادی از افراد با وضعیت قابل معالجه ، نمی توانند به UHC دست یابند. این در پژوهش های مختلفی که امکان مراقبت ایجاد کرده اند ، برای محاسبه شکافهای عملکرد سیستم بهداشتی مشهود است. تجزیه و تحلیل مراقبت برای سل، دیابت (Diabetes)، HIV، هپاتیت C، مالاریا و فشار خون بالا (Hypertension) بعنوان یک شکاف اساسی در بین بیماریهای واگیر و غیر قابل انتقال کاملاً قابل توجه است و این سؤال را ایجاد می کند:چطور ممکن است هر کشوری UHC را با تعداد زیادی از اشخاص که قادر به تشخیص نیستند، تحویل دهد؟
بدون تردید داروها برای مدیریت و جلوگیری از بیماری بسیار مهم هستند. ولی آیا می توانیم بدون دسترسی به تشخیص های ضروری، هم چنان بر دسترسی به داروهای اساسی تأکید کنیم؟ تمامی سیستم های بهداشتی کارآمد و پاسخگو احتیاج به تشخیص و دارو دارند. زمانی که کشورها بسته های مزایای UHC خویش را توسعه می دهند ، آن ها باید صراحت و بودجه لازم را برای آزمایش های ضروری در نظر بگیرند
بیشتر کشورها بطور معمول دسترسی به داروهای الزامی را اندازه گیری می کنند. ولی ما به سادگی نمی توانیم از تشخیص و آزمایشگاهها بی خبر شویم. و ما نمی توانیم فقط در زمان شیوع بیماری و وضعیت اضطراری در مورد تشخیص فکر کنیم. این نزدیک بینی، ناپایدار و صریحاً مضر برای برنامه UHC است.
- 18
- 5